Глазные операции в александрове
При расположении фокуса на сетчатке глаз имеет нормальную (эмметропическую) рефракцию, когда фокус оказывается ближе чем сетчатка, глаз имеет миопическую рефракцию (это и есть близорукость). И, наконец, если фокус находится за сетчаткой, глаз имеет гиперметропическую рефракцию (дальнозоркость).
Близорукость чаще всего бывает приобретенной. Как видно из рисунка, эта рефракция формируется за счет чрезмерного удлинения глазного яблока. Данный процесс наблюдается в детском и юношеском возрасте, т.е. совпадает с периодом общего роста организма. Причин для чрезмерного роста глазного яблока много, но на первом месте стоит, конечно, чрезмерная зрительная нагрузка на глаз. Значительно реже близорукость носит врожденный характер. При близорукости глаз плохо видит далекие предметы, но зато очень хорошо видит ближние предметы, причем без всякого напряжения – в этом случае фокус предмета оказывается на сетчатке.
Дальнозоркость – это всегда врожденная патология. Как показывают беседы с пациентами, большинство из них считают дальнозоркость таким состоянием, когда глаз видит далеко расположенные предметы лучше, чем нормальный глаз, или, когда глаз хорошо видит в даль и плохо видит вблизи. Действительно, в молодом возрасте при небольшой дальнозоркости глаз может передвинуть фокус на сетчатку путем напряжения цилиарной мышцы (7), управляющей формой хрусталика, и глаз довольно хорошо видит далекие предметы. Этот физиологический процесс называется аккомодацией и у дальнозорких людей он используется постоянно. Но с возрастом наблюдается снижение эластичности хрусталика, называемое пресбиопией, и к 35-40 годам у таких людей отмечается снижение остроты зрения и на дальнем и на ближнем расстоянии. У пациентов с высокими степенями дальнозоркости (более +6,0 диоптрий) зрение снижено уже с детского возраста, т.к. цилиарная мышца не может справиться с такой нагрузкой.
Люди с нормальной рефракцией имеют хорошее зрение на любых расстояниях примерно до 40 лет. Далекие предметы им видны без каких либо усилий, а при рассматривании близких предметов включается аккомодация.
Как видно из сказанного выше, уверенность некоторых близоруких людей в том, что с возрастом у них зрение без очков улучшится ошибочно. Зрение вдаль остается таким же, но читать, в отличие от людей с хорошим зрением, такие люди могут без очков, т.к. им не нужна аккомодация. В минусовых очках же читать с каждым годом все труднее.
Теперь посмотрим, как у близорукого человека можно улучшить зрение. Еще раз посмотрев на рисунок, видно, что есть два варианта: приблизить сетчатку к точке фокуса, или фокус приблизить к сетчатке. На практике, естественно, легче осуществить второе, путем изменения оптической системы, добавив очковое стекло, контактную линзу или с помощью операции изменить оптические свойства естественного “объектива” глаза. Наиболее доступна для хирургических вмешательств роговица глаза, поэтому большинство рефракционных операций производится именно на ней.
В чем заключается ФРК?
Фоторефрактивная кератэктомия – это операция, задача которой изменить кривизну наружной поверхности роговицы.
Как проводится операция PRK?
Пациент ложится на специальную кровать, и ему закапываются обезболивающие капли (1% дикаин), за веки вводится специальный инструмент – векорасширитель. Это делается для того, чтобы при операции пациент не мог закрыть оперируемый глаз. После этого оперируемый должен смотреть на специальную световую метку – красный круг с мигающей зеленой точкой в центре. Перед непосредственным лазерным воздействием, хирург удалит эпителиальный слой роговицы (очень тонкий поверхностный пласт клеток, защищающий ее от внешних воздействий), что воспринимается пациентом как легкое поглаживание глаза. Затем непосредственно включается лазер. Оперируемый должен уяснить, что хирург лишь контролирует ход операции, а основная задача ложится на пациента - спокойно лежать и смотреть на фиксационную световую метку. Луч лазера невидимый и само испарение роговичной ткани проходит абсолютно безболезненно. Время воздействия лазера зависит от степени близорукости, например, при –3,0 диоптриях оно составляет примерно 30 секунд, при –6,0 диоптриях время соответственно увеличивается до 60 секунд.
После операции закапываются капли (0,25% левомицетин и Диклоф) и обязательно глаз заклеивается марлевой салфеткой, для защиты его от пыли, грязи, микроорганизмов и т.д. Перед тем как наложить повязку на глаз надевают специальную контактную линзу, которая временно является как бы “искусственным” роговичным эпителием. С собой пациенту выдаются капли левомицетина или другой антибиотик (закапываются с интервалом каждый час – полтора в течении 3-х дней) и набор обезболивающих и снотворных таблеток. Дело в том, что по окончании действия анестезии в глазу появляются неприятные ощущения (чувство инородного тела) и слезотечение т.к. веко при мигании раздражает операционную зону, и зачастую прием этих препаратов облегчает самочувствие пациента. У пациентов, которым послеоперационная контактная линза раньше не ставилась, болевой синдром начинался в первый день к вечеру и достигает максимума к утру второго дня. Пациенты с поставленной контактной линзой в этот период чувствуют себя удовлетворительно, а неприятные ощущения возникают обычно к вечеру второго дня, что так же вынуждает в некоторых случаях принять анальгетики.
Пациент на третий день показывается врачу. Осматривается оперированный глаз и только при полном восстановлении эпителиального слоя снимается повязка и контактная линза при слабом эпителиальном слое возможно оставление контактной линзы на глазу до 5 – 7 дней. Острота зрения в этот срок не проверяется! Пациент чаще всего замечает легкую дымку в течение 1-2 дней, рассматриваемые предметы имеют нечеткие расплывчатые контуры. После снятия повязки обычно еще приходится закапывать антибиотики 7 – 10 дней, но уже в меньшей дозе. Женщинам в этот срок не рекомендуется пользоваться тушью для ресниц. Пациент с каждым днем замечает улучшение остроты зрения, это связано с постепенным сглаживанием эпителиального слоя. Но все равно в этом периоде может отмечаться небольшое плавание изображения, двоение предметов, заметен дискомфорт при зрении двумя глазами, т.к. разница между оперированным и неоперированным глазом увеличивается.
Следующая явка для осмотра на четырнадцатый день. В этот срок острота зрения уже проверяется. Вдаль пациент обычно видит примерно половину предполагаемого количества строк на проверочной таблице, так же может отмечается некоторая неустойчивость изображения и двоение. Естественно, процессы заживления у людей протекают с различной скоростью, поэтому молодой человек может в этот срок дать более высокую остроту зрения (0,7 – 1,0), а люди после 40 лет и значительно меньшую (даже 0,2 – 0,3). Самым главным в этом сроке является то обстоятельство, что глаз временно находится в состоянии дальнозоркости (!) и, следовательно, не может читать вблизи, или же читает, но с большим напряжением.
К сроку 1 месяц у большинства пациентов временная дальнозоркость уменьшается, и глаз хорошо видит и вдаль и на более близком расстоянии. У людей старшего возраста еще возможно присутствие заметной для них дальнозоркости и затруднение чтения. Незначительная степень дальнозоркости может отмечаться и в последующих осмотрах пока продолжается закапывание дексаметазона для профилактики такого осложнения как регресс (см.ниже). Если пациент может читать, то ему предлагается операция на второй глаз.
Ощущения (болевые, зрительные и т.д.) после операции на втором глазу совсем не такие как после операции первого глаза. Это связано с различной степенью чувствительности глаз и с тем, что мозгу легче получать информацию от двух одинаковых глаз, чем от разных.
Следующий осмотр производится в 3 месяца. Зрение в этом сроке у ряда пациентов уже стабилизируется на максимальных показателях (близорукость слабой степени). У остальных пациентов еще могут наблюдаться восстановительные процессы, и острота зрения продолжает настраиваться в течение последующих месяцев.
Об окончании позднего послеоперационного периода можно говорить при сроке 1 год от момента лазерного вмешательства. После осмотра через год от момента операции при полном удовлетворении пациента.
Послеоперационные осложнения. (Информация, обязательная для прочтения!)
После любой операции могут иметь место те или иные нежелательные моменты. При фоторефрактивной кератэктомии наблюдаются следующие осложнения:
После лазерной операции женщинам в течение двух недель нежелательно применение косметики, около двух месяцев нужно исключить сауны, парилки. При ярком солнце, особенно весной, в первые месяцы желательно ношение темных солнцезащитных очков. Может отмечаться некоторая сухость глаз и затруднение открывания век после сна – жалобы возможные в первый послеоперационный год.
Особенно важный момент заключается в том, что в сумерках и ночью, пациенты могут отмечать вокруг источника света ореол (эффект гало). Его появление связано с несовпадением размеров операционной зоны с шириной зрачка.
Более полную информацию о состоянии Вашего органа зрения вы получите от офтальмолога, проводившего обследование.
На основе операции ГСЭ была разработана непроникающая глубокая склерэктомия (НГСЭ). Механизм действия НГСЭ основан, по мнению аторов, на фильтрации водянистой влаги сквозь сохранённый в зоне операции трабекулярный аппарат, проницаемость которого увеличивается при удалении наружной стенки Шлеммова канала и при обнажении периферии десцеметовой мембраны с последующим оттоком жидкости в капилляры цилиарного тела, в супрахориоидальное пространство и под конъюнктиву (С.Н. Фёдоров, В.И. Козлов, Н.Т. Тимошкина, А.Б. Шарова, Н.Н. Ерескин, Е.Е. Козлова, 1989).
Значительное снижение вероятности осложнений, хорошее самочувствие больных сразу после вмешательства сократили сроки реабилитации пациентов и позволили проводить операцию амбулаторно (С.Ю. Анисимова, М.Е. Александрова, 1987).
Согласно концепции авторов, главная особенность НГСЭ - использование для оттока внутриглазной жидкости естественной проницаемости периферического участка десцеметовой мембраны (В.И. Козлов и соавт. 1997). Принципиальная возможность фильтрации сквозь периферию десцеметовой оболочки косвенно подтверждается особенностями её строения. В пределах пояса шириной 50-150&mu, лежащего кпереди от кольца Швальбе (зона S), десцеметова оболочка истончается и исчезает, а покрывающий её задний эпителий роговицы приобретает черты трабекулярного эпителия: клетки уплощаются и, вероятно, частично теряют барьерную функцию (M.B. Shields, 1992).
С другой стороны, до настоящего времени не было получено экспериментальных данных, прямо подтверждающих возможность фильтрации через десцеметову оболочку в степени, достаточной для снижения внутриглазного давления. Более того, при обнажении в ходе НГСЭ десцеметовой оболочки на достаточном протяжении хорошо видно, что вся фильтрация влаги осуществляется в промежутке между склеральной шпорой и кольцом Швальбе (то есть сквозь трабекулярную сеть), при этом периферия десцеметовой оболочки выглядит сухой и непроницаемой для влаги.
Усилению фильтрации после НГСЭ способствует ряд специфических изменений в строении дренажной зоны, достигаемых последовательно в ходе операции: 1) удаление наружной стенки Шлеммова канала устраняет его функциональный блок - наиболее раннее звено в патогенезе открытоугольной глаукомы (А.П. Нестеров, 1973) 2) удаление глубоких слоёв лимбальной ткани над участком трабекулы, лежащим между внутренней стенкой Шлеммова канала и десцеметовой оболочкой, открывает дополнительную фильтрующую поверхность.
В норме сквозь этот участок (нефильтрующую часть трабекулы) фильтрации влаги почти не происходит (J.W. Rohen, 1986), его пигментация минимальна, что придаёт визуальное сходство с десцеметовой оболочкой 3) если эти факторы всё же не обеспечивают достаточной фильтрации, то, по описанию авторов, с трабекулы снимается эндотелий для дополнительного улучшения оттока (С.Н. Фёдоров и соавт. 1989).
Операция НГСЭ нашла широкое клиническое применение (например, с 1985 по 1994 годы в МНТК Микрохирургия глаза было выполнено более 40 000 таких операций (В.И. Козлов и соавт. 1997) и, несмотря на технические трудности, становится всё более популярной. С 1997 года НГСЭ под неточным названием глубокая склерэктомия применяется зарубежными офтальмологами.
Несомненными преимуществами НГСЭ, определённо повышающими её эффективность, являются: обнажение в результате операции значительно более широкой, чем при других непроникающих операциях, фильтрующей мембраны, состоящей не только из трабекулярного аппарата, но и из периферии десцеметовой оболочки, создание после удаления глубокого склерального лоскута интрасклеральной полости, препятствующей адгезии и рубцеванию поверхностного склерального лоскута, удаление структур, ответственных за основную долю трабекулярной ретенции (эндотелий Шлеммова канала и ЮКТ), возможная активация увеосклерального оттока в результате обеспечения доступа влаги в супрахориоидальное пространство.
Кроме того, при НГСЭ исключается возможность инфицирования, резко уменьшается процент гипотонии, отслойки сосудистой оболочки, кровотечений, практически устраняется катарактогенный эффект, так как периферическая иридэктомия не выполняется (Г.М. Соловьёва, В.И. Козлов, 1987).
Недостатки НГСЭ типичны для всех известных непроникающих операций: значительно меньшая эффективность в далекозашедшей и терминальной стадиях глаукомы, нестойкость эффекта в ряде случаев из-за ухудшения фильтрации и избыточного рубцевания, неприменимость при закрытоугольной и узкоугольной формах глаукомы.
НГСЭ в типичном варианте наиболее эффективна при начальной стадии ОУГ (М.Е. Александрова, 1989 В.В. Егоров, А.Ю. Худяков, Е.Л. Сорокин, 1997). Вместе с тем, процент больных с поздними стадиями глаукомы весьма высок. Это определяет необходимость дальнейшего совершенствования непроникающих операций с целью повышения их эффективности при развитой и далекозашедшей глаукоме. Отражение такой необходимости - применение цитостатических препаратов (Е.А. Егоров, Е.А. Потапова, 1996 Зуев В.К. Соколовская Т.В. Иванова Е.С. 1997), а также гидрогелевых или коллагеновых дренажей (Г.М. Соловьёва, В.И. Козлов, 1987).
Несомненна польза этих мероприятий в уменьшении рубцевания, хотя клинические исследования свидетельствуют о том, что наличие аллодренажа практически не влияет на эффект непроникающих операций: частота рецидивов после НГСЭ и НГСЭ с дренажом практически одинакова (О.Л. Фабрикантов, Ю.А. Белый, 1996), хотя многие работы последних лет говорят об обратном.
Несмотря на довольно успешное широкое применение и несомненные преимущества, непроникающие гипотензивные операции до настоящего времени не стали основой хирургии глаукомы. Среди причин медленного внедрения -техническая сложность, недостаточный гипотензивный эффект, неоднозначность трактовок механизмов послеоперационного снижения офтальмотонуса. В основе этого - отсутствие полной ясности морфологических основ непроникающей хирургии глаукомы. Анализ литературных данных обязывает поставить вопрос о вероятной морфологической разнородности трабекулярного аппарата и о целесообразности уточнения его топографии.
Единичные сообщения о морфологии и топографии дренажной зоны глаза после гипотензивных операций касались в основном фистулизирующих вмешательств (Л.Г. Сеннова, 1986, 1987). Аналогичный аспект непроникающей хирургии обсуждался в основном умозрительно (Б.Н. Алексеев, 1978 С.Н. Фёдоров, 1989). Специальные морфологические исследования непроникающих операций (также единичные) были направлены в основном на изучение динамики репаративных процессов (И.П. Маслова-Хорошилова и соавт. 1986).
Отсутствие чёткой концепции топографической гистологии дренажной зоны глаза приводит к тому, что трабекулярный аппарат воспринимается хирургами как относительно гомогенная мембрана, плёнка, но не как многослойная структура - объект точной, предсказуемой, топографически ориентированной хирургии.
В любой хирургической специальности абсолютно необходимо знание топографии (хирургической анатомии) объекта операции. До тех пор, пока объектом хирургии глаукомы была дренажная зона в целом (период фистулизирующих операций), топография различных отделов трабекулярной сети не играла существенной практической роли. С переводом операций на гистологический уровень, когда операциям подлежат структуры микронного размера, трабекулярный аппарат становится чем-то большим, чем просто мембрана или диафрагма.
Область 50х300 микрон (поперечное сечение трабекулярной сети) становится достаточно обширным полем для тонких и разнообразных хирургических манипуляций. При этом знание топографии дренажной зоны глаза на гистологическом уровне - гистотопографии - становится совершенно необходимым, а операции, разработанные на основе гистотопографического подхода, - намного более понятными, выполнимыми и предсказуемыми.
СМИ: Тед Круз и Берни Сандерс выигрывают на праймериз в Висконсине
Международная панорама 6 апреля, 4:10

Китай запустил научный возвращаемый спутник "Шицзянь-10"
Космос 6 апреля, 3:34

СМИ: с начала 2016 года на продажу выставлено на 29% больше жилья, чем год назад
Экономика и бизнес 6 апреля, 3:24

Суд ЕС 29 апреля рассмотрит дело о санкциях против Януковича
Международная панорама 6 апреля, 3:06

WSJ: панамская фирма Mossack Fonseca помогла создать 240 тысяч фиктивных компаний
Международная панорама 6 апреля, 2:46

Мексика меняет посла в США, чтобы противостоять Трампу
Международная панорама 6 апреля, 2:22

Минюст Украины: новый прокурор Одесской области подпадает под люстрацию
Международная панорама 6 апреля, 2:09

Эксперты: выборы в Висконсине могут стать поворотным моментом в президентской гонке в США
Международная панорама 6 апреля, 1:24

В Совбезе ООН заблокировали заявление России в поддержку всесторонних переговоров по Сирии
Политика 6 апреля, 1:06
Источники:
, ,
Следующие больницы:
- Детская больница 42 нижний новгород офтальмологическое отделение
- Фетисов алексей александрович томск офтальмолог
23 ноября 2024 года
Комментариев пока нет!

 Офтальмологическая клиника в архангельске авалиани
Офтальмологическая клиника в архангельске авалиани  Клиника професора николая сергиенко киев
Клиника професора николая сергиенко киев  Больница блохина отделение на 23этаже
Больница блохина отделение на 23этаже  Поликлиника онкодиспансер рязань поликлиника врачи маммолог
Поликлиника онкодиспансер рязань поликлиника врачи маммолог  Глазной кабинет в орехово зуево
Глазной кабинет в орехово зуево  Центр коновалова ведущие специалисты
Центр коновалова ведущие специалисты  Есть в курске онкологическая больница
Есть в курске онкологическая больница 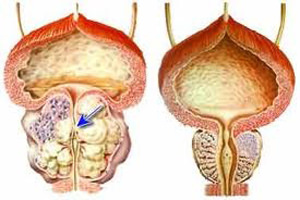 Онкология предстательной железы.
Онкология предстательной железы.