Самые лучшие больницы по болезням печени в россии
Специальная больница "Nova Vita"
Специальная больница Nova Vita в Белграде – современный, качественный и надежный партнер классической медицины в лечении тяжелых заболеваний и улучшении здоровья в целом.
Основной метод лечения путем применения природных препаратов с полностью (научно и опытным путем) исследованными иммуностимулирующим и противоопухолевым эффектами (самостоятельно или в комбинации с методами лечения классической медицины) привел к выдающимся результатам в лечении онкологических заболеваний, аутоиммунных болезней и болезней печени.
Nova Vita - первая частная больница в Сербии, а в настоящее время и крупнейшая частная больница в регионе. Больница располагает полностью оборудованным стационаром с соответствующей инфраструктурой и набором медицинских услуг. Построена на площади в 3200 кв. м. и поделена на семь функциональных частей.
Больничный стационар состоит из :
Отделения онкологии и гематологии $
Отделения внутренних болезней (пульмонология, кардиология, гастроэнтерология).
Обеспечены все необходимые медицинские диагностические и терапевтические услуги под постоянным контролем врача и исключительный комфорт для пациента. Стационар располагает 35 палатами с 78 местами. Нашим пациентам предлагаются одноместные, двухместные палаты и апартаменты.
Все палаты оборудованы по самым высоким стандартам, что подразумевает мультифункциональные кровати с антикубитальными матрасами, кабельное ТВ, беспроводной интернет.
Поликлиническая служба обеспечивает амбулаторный прием, лабораторные анализы, полную диагностику, амбулаторную терапию при внутренних заболеваниях и рекомендации по здоровому образу жизни.
Дневная больница для применения химиотерапии и рекомендаций для пациентов с онкологическими заболеваниями.
Питание в больнице состоит из продуктов натурального происхождения, без генетически модифицированных составляющих, а полное меню больницы удовлетворяет дневным потребностям пациентов в питании и калорийности. Особое внимание уделяется пациентам различных конфессий и альтернативных вариантов питания.
Кадровые ресурсы полностью обеспечивают потребности больницы и составляют 50 сотрудников (врачи, средний медицинский персонал и администрацию), которые постоянно совершенствуются для достижения современного уровня в соответствии с целями больницы и потребностями пациентов.
Медицинский персонал Nova Vita составляют врачи и специалисты из областей интерной медицины, иммунологии, радиологии, неврологии нейропсихиатрии. как и специально обученный средний медицинский персонал сестер и технических специалистов.
Лечение в больнице основывается на совместном применении важнейших достижений официальной медицины в комбинации с наилучшими препаратами природной медицины.
Результаты лечения: Десятилетняя исследовательская работа, клинический опыт и широкий спектр природых препаратов, сочетаемых между собой и используемых самостоятельно или параллельно с классической терапией, привели к исключительным результатам без побочных явлений или каких либо противопоказаний.
ПОКАЗАНИЯ ДЛЯ ЛЕЧЕНИЯ в БОЛЬНИЦЕ NOVA VITA
Опухолевые заболевания
Аутоиммунные болезни
Лечение печени
1. Опухолевые заболевания – долготекущие и тяжелые заболевания, которые развиваются умножением и расширением “ошибки”, возникшей вследствие нарушения естественного деления клеток тканей и органов
Непосредственная причина заболевания еще до сих пор недостаточно изучена, но научные исследования напрямую указывают на генетическую предрасположенность и нарушение иммунитета, как и на многие факторы риска из окружающей среды
В первой латентной стадии заболевания. которая может продолжаться и в течение 10 лет, пациент не имеет, или не распознает, специфичную симптоматику, а когда она появляется, начинается долговременное лечение, чаще всего с госпитализацией и применением комбинированных терапевтических программ в соответствии с международными онкологическими протоколами.
Диагностика: В соответствии с онкологическими протоколами и стандартами
Классическое лечение: На основании диагностического и гистологического заключения лечение проводится в соответствии с принятыми международными онкологическими протоколами и стандартами. Основные методы – хирургия, радиотерапия и химиотерапмя
Лечение состоит в применении комбинированных природных препаратов совместно с проводимой классической терапией
Результаты: На сегодняшний день результаты Нова Вита в лечении терминальных и высоких стадий болезни превзошли самые смелые ожидания коллектива Нова Вита и пациентов.
2. Аутоиммунные болезни возникают вследствие упадка иммунного сопротивления организма собственным антигенам. Последствия этого – повреждения клеток, тканей и органов со стороны самого организма ( Кронова болезнь, рассянный склероз, ревматоидный артрит, васкулитис и многие другие). Чаще всего поражаются кровяные сосуды, соединительные ткани, эндокринная система, суставы, мышцы, красные кровяные тельца и кожа.
Аутоиммунные заболевания систематизируются как специфические или системные заболевания в зависимости от развития болезни, а механизм их возникновения еще не до конца изучен.
Диагностика . В соответствии с протоколами и стандартами
Классическое лечение . аутоиммунные болезни – хронические и большинство из них требует постоянной терапии, чтобы болезнь поддерживалась в пассивной фазе. Для лечения используются имуносупрессивные лекарства, из которых наиболее известные – кортикостероиды. В тяжелых случаях болезни используются малые дозы цитостатика, которые в этой терапии действуют иммуносупрессивно (замедляют дальнейшее развитие болезни)
Лечение: Во всех видах аутоиммунных болезней применяем комбинированную терапию, составленную из прераратов на природной основе – Имунарк, амазонский Мегамин,Наквонит,Корбазол..
Результаты: Большинство пациентов, которые прошли лечение, были в запущенной стадии болезни, но уже после 15 дней ощутили серъезное улучшение, в начале в виде уменьшения болей, увеличения подвижности до общей нормализации целого организма по завершении терапии.
3. Лечение печени
Симтомы болезни: Нехарактерные (тошнота, рвота, отрыжка, похудение, усталость, слабость), позднее появляются ясные признаки печеночной недостаточности и осложнения (желтуха, накопление жидкости в брюшной полости, темная моча, стул, окрашенный белым). У мужчин появляются увеличение груди, уменьшение слабости, атрофия половых желез, бесплодие у женщин появляется сбои менструального цикла. Ладони красного цвета.
На шее, лице, груди и руках появляются звездообразные изменения (последствия дилатации артереол). Развитием болезни является гепатитная кома (изменения сознания и речи, сонливость, дезориентация)
Лечение: В клинике используют комплексный подход таким образом, что соответствующую терапию, прописываемую классической медициной, комбинируем с иммунотерапией природными препаратами и пищевыми добавками, разработанными в сотрудничестве с известными научно-исследовательскими институтами, которые довольно успешно применяются в больнице.
Процедуры в больничных условиях продолжаются 2-4 недели, после чего пациент может продолжить терапию в домашних условиях.
Результаты: В течение десяти лет работы было большое количество пациентов с циррозом печени высоких стадий. После обработки статистических данных, на примере 600 пациентов, специалисты клиники добились серъезных результатов в 93% случаев. Эти результаты выражаются в полной регенерации печени у указанного количества пациентов.
Цирроз печени – хроническая, прогрессирующая болезнь печени, вызванная вирусной инфекцией (вирус гепатита С или В). Характеризуется развитием коллагеновой и соединительной ткани и некрозом клеток печени, что приводит к обширной печеночной недостаточности. Другие причины, в основном, – аутоиммунные или хронические воспалительные процессы желчных каналов, лекарства и токсины, паразиты, сердечная недостаточность правой стороны сердца, генетические сбои метаболизма ( гемохроматоз, болезнь Вилсона, гликогеноз, галактоземия, порфирия…)
Диагностика: Лабораторные анализы (увеличение трансаминаза и билирубина, гамма – глобулина, уменьшение альбумина, анемия, высокие показатели некроза гепатоцита – GT, факторы коагуляции, вирусные маркеры, церулоплазмин, альфа – 1-антитрипсин). Точный диагноз устанавливается биопсией
Классическое лечение: Прекращение приема алкоголя, гигиеническо – диетический режим, коррекция сбоя обмена веществ, разнообразное питание, богатое витаминами, введение аминокислот, фруктозы и витаминов. Умеренные физические нагрузки, уменьшение употребления лекарств.
Алкогольная болезнь печени является следствием чрезмерного употребления алкоголя. Болезнь имеет три фазы: ожирение печени, алкогольный гепатит и алкогольный цирроз.
Ожирение печени: развивается в течение небольшого времени после употребления алкоголя, характеризуется увеличением печени с повышением уровня трансаминаз (АСТ, АЛТ).
Алкогольный гепатит: Колеблется от асимптоматического вида до недостаточности с желтухой. Болезнь характеризуется тошнотой, рвотой, лихорадкой, желтухой, увеличением печени, повышением трансаминазы и билирубина, сопровождается снижением сахара в крови, снижением уровня электролитов (магний,фосфор). Изменено усвоение лекарств, прогноз плохой.
Алкогольный цирроз: Характеризуется тошнотой, усталостью, утренней рвотой, жидким и жирным стулом, потерей веса, тупой болью под правым подреберьем. При развитии болезни возможны изменения сознания, кома, кровоточивость расширенных вен, пищевода и геморроидальных узлов, накопление свободной жидкости в брюшной полости (асцита)
Диагностика: Клинический анализ крови, лаборатория (трансаминазы, билирубин, общий анализ крови с биохимией, уровень электролитов), УЗИ брюшной полости, биопсия печени
Классическое лечение: полное прекращение приема алкоголя, коррекция изменения обмена веществ. Сбалансированное по калорийности питание, богатое витаминами и протеинами.
Лечение цирроза печени
На сегодняшний день в больнице достигли впечатляющих успехов в лечении цирроза печени, которые превосходят 90% .
Такой высокий процент достигнут совместным, обоюдно усиленным действием иммуно питательной терапии, которую применяет наша больница, и классической терапии, назначенной пациенту лечащим врачом.
Пациенты, заинтересованные в лечении в больнице NOVA VITA, должны знать, что терапия в больнице продолжается 2-4 недели в зависимости от стадии болезни, а потом при необходимости продолжается самостоятельно.
На основании назначений своего врача пациент проходит лабораторные и остальные медицинские исследования или в нашей больнице, или в медицинских институтах по выбору, а копии результатов предоставляет своим врачам. Пациент оплачивает дорогу и пребывание ( в больнице или в частном секторе), а лечение оплачивает лишь после получения первых позитивных результатов.
Всем пациентам гарантирована анонимность.
В современном мире все больше синтетических и искусственных препаратов, которые мы добровольно покупаем и употребляем. Почему стоит покупать натуральную косметику читаем на нашем сайте. На этот вопрос отвечают специалисты косметологи и дерматологи.
Врач лечащий печень – уникальный специалист для комплексного решения проблем
 Почему может страдать печень. Основной удар со стороны вредных веществ, которые поступают в организм, на себя принимает печень. Поэтому, врач лечащий печень всегда остается востребованным.
Почему может страдать печень. Основной удар со стороны вредных веществ, которые поступают в организм, на себя принимает печень. Поэтому, врач лечащий печень всегда остается востребованным.
Печень – единственный орган в человеке, который способен к регенерации, но скорость этого процесса сильно преувеличена. Поэтому чрезмерная нагрузка на столь важный орган оказывается порой непосильной.
В числе прочего, на печень оказывают крайне негативное воздействие:
1. алкоголь 2. злоупотребление жирной и острой пищей 3. постоянное воздействие стрессов 4. жизнь в среде с ухудшенной экологической ситуацией 5. применение многих лекарственных средств
При воздействии на организм хотя бы одного фактора, печень находится в зоне риска. Для профилактики, а тем более лечения больной печени, необходимо обращаться к специалисту.
Специфика работы гепатолога
Гепатолог – это врач, работающий специализированно по лечению печени. Свое название профессия получила от латинского слова «hepar», что означает «печень». Что примечательно, одна из самых частых болезней печени – гепатит – тоже получила свое название от этого слова.
Врач лечащий печень является весьма востребованным, особенно с учетом активных тенденций современности – частое злоупотребление алкоголем, не системный прием пищи, стрессы и многое другое привело к тому, что процент людей, страдающих от заболеваний печени заметно вырос по сравнению с предыдущим веком. Гепатолог занимается как профилактикой заболеваний, так и лечением уже зараженной печени. Обращаться к врачу стоит при первых же симптомах, чаще всего выражающихся в виде боли в правом боку. Целесообразно будет первоначально обратиться к терапевту, который диагностирует проблемы и направит к врачу-специалисту.
Явные признаки, свидетельствующие о проблемах с печенью, выражаются не только болью в правой стороне тела. Посетить гепатолога стоит, если наблюдается:
При таких симптомах гепатолог немедленно начинает обследование. В числе процедур находятся, сдача анализов мочи и крови, проведение радиологических методик, УЗИ и биопсия печени, электроэнцефалография, и прочие – при необходимости. Выяснив, от какого недуга страдает пациент, гепатолог выписывает лекарства и назначает не медикаментозные процедуры. При любом заболевании пациенту прописывается особая диета.
Развитие медицины и лечение печени
В разных странах скорость развития науки отличается, поэтому и медицинский подход к лечению также различный. Более прогрессивные страны осознали важность правильного и своевременного лечения больной печени, поэтому внедряют в медицинскую практику достижения биологии, генной инженерии, фармакологии, что значительно повышает качество лечения.
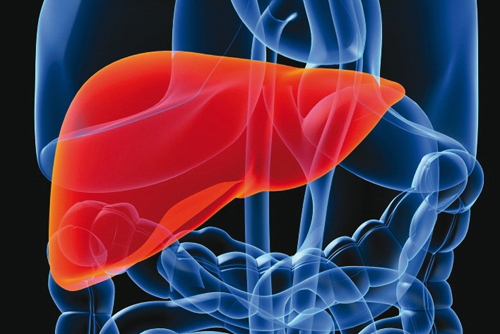
Восточные врачи относятся к печени, как к уникальному органу, отвечающему за самые важные функции организма. Поэтому, многие препараты, активно использующиеся в мире для лечения и профилактики заболеваний печени, были изобретены здесь. Азиатские врачи гепатологи считают, что лучший способ лечения – это природные компоненты, поэтому часто прописывают пациентам желчегонные сборы из разных трав.
Как один из самых уязвимых органов, печень нуждается в особом отношении, поэтому профилактика заболеваний весьма актуальна. Гепатолог – единственный специалист, который может назначить комплексный подход к лечению или защите печени от болезней. Своевременное обращение к врачу может помочь избежать многих осложнений и формирования хронических заболеваний, поэтому не следует пренебрегать походом к гепатологу.
Видео: О болезни печени
Печень - большой орган, выполняющий несколько жизненно важных функций, и только некоторые из них связаны с пищеварением. Как работает печень, что ей угрожает и как ее лечить?
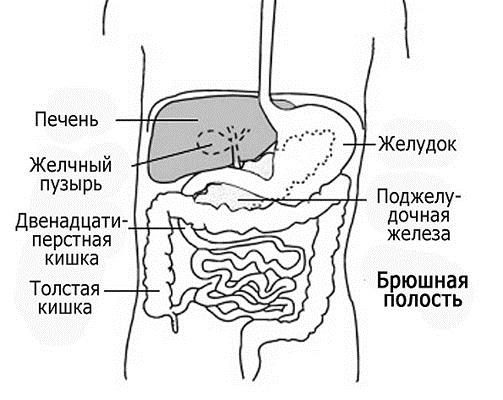
Печень имеет клиновидную форму. Это самый большой и в определенном смысле самый сложный орган. Одна из ее главных функций - разрушение вредных веществ. поглощенных из кишечника или образовавшихся в других частях организма. Печень выводит их в виде безопасных продуктов обмена вместе с желчью или выделяет в кровь. Продукты обмена вместе с желчью поступают в кишечник, а затем удаляются из организма с калом. Те из них, что поступают в кровь, фильтруются почками и выводятся из организма с мочой.
Печень производит почти половину необходимого организму холестерина, а остальной поступает с пищей. Около 80% этого компонента, синтезированного печенью, используется при выработке желчи. Холестерин является необходимой составной частью мембран клеток, кроме того, он нужен для синтеза некоторых гормонов, включая эстрогены, тестостерон и гормоны надпочечников.
Вещества, образовавшиеся в результате переваривания пищи. печень преобразует в белки, жиры и углеводы. Именно в печени в виде гликогена откладывается сахар. По мере необходимости (например, когда содержание сахара в крови становится слишком низким) он расщепляется, превращается в глюкозу и поступает в кровоток.
К функциям печени относится синтез многих важных соединений, необходимых для жизнедеятельности организма, в частности, белков. Печень вырабатывает вещества, участвующие в образовании сгустка крови, когда возникает кровотечение. Они называются факторами свертывания крови .
Кровь поступает к печени от кишечника и от сердца. Мельчайшие капилляры кишечной стенки открываются в вены, впадающие в портальную (воротную) вену, которая несет кровь в печень. Внутри печени воротная вена снова распадается на капилляры и проходит через сеть крошечных каналов. Они образованы печеночными клетками, где переваренные питательные вещества и все вредные продукты подвергаются обработке. Кровь из сердца несет к печени печеночная артерия. Эта кровь доставляет для ткани печени кислород, а также холестерин и ряд других веществ, которые обрабатываются печенью. Кровь из кишечника и сердца затем смешивается и через печеночные вены поступает обратно к сердцу.
Расстройства функции печени делят на две группы: вызванные поражением клеток печени (например, цирроз или гепатит ), и обусловленные нарушением выделения желчи из печени через желчные протоки (например, вследствие желчнокаменной болезни или злокачественной опухоли).
Клинические проявления заболеваний печени
Болезни печени могут проявляться различными симптомами. К наиболее частым относятся желтуха. увеличение печени. портальная гипертензия. асцит. печеночная энцефалопатия как проявление печеночной недостаточности. Заболевание диагностируют на основании жалоб пациента и общего врачебного осмотра.
Основные заболевания печени
О распространенных болезнях, нарушающих нормальную работу печени, можно прочитать здесь .
Диагностика заболеваний печени и желчного пузыря
Установить диагноз при заболеваниях печени, желчного пузыря и желчных путей помогают лабораторные исследования, в том числе анализы крови, известные как печеночные пробы . В зависимости от того, какое подозревается заболевание, врач назначает ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), а также биопсию для микроскопического исследования кусочка ткани печени.
Лабораторные и инструментальные исследования
Дыхательные пробы позволяют оценить способность печени расщеплять некоторые лекарства. Лекарство, меченное радиоактивным индикатором, пациент принимает внутрь (перорально) или его вводят внутривенно, а затем измеряют содержание радиоактивного вещества в выдыхаемом воздухе. Это дает возможность определить количество лекарственного препарата. расщепленного печенью и удаленного с выдыхаемым воздухом.
Ультразвуковое исследование (УЗИ) основано на использовании ультразвуковых волн, с помощью которых получают изображение печени, желчного пузыря и желчных путей. Это наименее дорогой, самый безопасный и высокочувствительный метод диагностики, он больше подходит для выявления анатомических дефектов (например опухоли) и желчных камней.
С помощью УЗИ легко обнаружить камни в желчном пузыре, что помогает отличить желтуху. вызванную нарушением проходимости желчного протока, от желтухи вследствие поражения и дисфункции клеток печени. Вид УЗИ - допплеровское исследование сосудов - позволяет оценить кровоток в кровеносных сосудах печени. Врач может использовать ультразвук для контроля при введении иглы, например когда проводят биопсию.
Радионуклидные ( радиоизотопны е) методы исследования основаны на использовании веществ, содержащих радиоактивный индикатор. Он вводится в организм и захватывается нормально функционирующей тканью печени. Радиоактивность регистрирует гамма-камера. подключенная к компьютеру, который создает изображение. Одним из видов радионуклидного исследования является сканирование печени . В этом случае используются радиоактивные вещества, поглощаемые клетками печени. Холесцинтиграфия - разновидность радиоизотопного исследования. Она основана на применении радиоактивных веществ, которые после их введения в организм печень выделяет в желчные пути. Этот метод используют при диагностике заболеваний желчных протоков и желчного пузыря.
Компьютерная томография (КТ) обеспечивает превосходные изображения печени, с высокой степенью достоверности позволяет обнаруживать опухоли и дает возможность выявить заболевания всей ткани печени, например, стеатоз печени и уплотнение ее ткани, вызванное перегрузкой железом (гемохроматоз ). Однако, поскольку при КТ используют рентгеновские лучи, а также вследствие дороговизны его применяют не так широко, как УЗИ.
Магнитно-резонансная томография (МРТ), как и КТ, обеспечивает качественные изображения. Это еще более дорогое исследование, оно занимает больше времени. Кроме того, оно проводится в узкой камере, которая у некоторых людей вызывает боязнь замкнутого пространства (клаустрофобию).
Эндоскопическая ретроградная холангиопанкреатография (ЭРХП) проводится следующим образом. Через рот, желудок и двенадцатиперстную кишку в желчные пути проводят эндоскоп (гибкий волоконно-оптический медицинский инструмент). Затем в желчные протоки вводят рентгеноконтрастное вещество и делают рентгенограмму желчных путей. У 3-5% людей это исследование вызывает воспаление поджелудочной железы (панкреатит ).
Чрескожная чреспеченочная холангиография . через кожу в печень вводят длинную иглу (при этом для контроля может использоваться ультразвук), а затем в один из желчных протоков печени - рентгеноконтрастное вещество. На рентгенограмме хорошо видна структура желчных путей, особенно закупорки внутри печени.
Оперативная холангиография проводится с использованием рентгеноконтрастного вещества, которое позволяет получить изображение протоков на рентгенограмме. Во время операции непосредственно в желчные пути вводят вещество, затем выполняют рентгенографию.
Рентгенологическое исследование иногда позволяет выявить кальцинированный желчный камень.
Кусочек ткани печени можно получить во время операции. но чаще это делают, вводя иглу в печень через кожу под местной анестезией. Чтобы точно определить патологическую область, из которой врач хочет получить образец ткани, используют УЗИ или КТ. В большинстве медицинских центров биопсию печени выполняют амбулаторно.
После данной процедуры пациент должен остаться в больнице на 3-4 часа, поскольку существует риск осложнений: повреждения печени или кровотечения в брюшную полость. Иногда желчь просачивается в брюшную полость, вызывая воспаление брюшины (перитонит ). Поскольку риск возникновения кровотечения сохраняется в течение 15 дней, в этот период человек должен находиться в пределах часа езды от стационара. У 2% людей эти осложнения бывают тяжелыми, а 1 из 10 000 человек в результате такой манипуляции умирает. Довольно часто после биопсии печени пациенты жалуются на незначительную боль в верхней правой части живота, иногда распространяющуюся в правое плечо, обычно она уменьшается или исчезает после приема анальгетиков.
При трансвенозной биопсии печени катетер вводят в вену шеи и направляют через нижнюю полую вену до одной из печеночных вен, которые выходят из печени. Затем иглу катетера вводят через стенку вены в печень. Повреждение печени в этом случае менее вероятно, чем при чрескожной биопсии, поэтому трансвенозную биопсию можно проводить даже тем пациентам, у которых легко возникает кровотечение.
Электронное периодическое издание «Здоровье инфо»
Зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций 21 октября 2010 г. Свидетельство о регистрации Эл № ФС77–42371. Адрес редакции: г. Москва, ул. Космонавтов, д.18, к.2 Телефон: +7 (495) 989-29-91
Редакция не несет ответственности за достоверность информации, содержащейся в рекламных объявлениях. Редакция не предоставляет справочной информации.
Ведущий эксперт-гепатолог рассказал, почему ожирение печени у каждого третьего, чем это опасно для сосудов, а также как питаться и сколько выпивать, чтобы сохранить наш природный фильтр здоровым
На самые главные вопросы о печени отвечает наш постоянный эксперт по заболеваниям печени - д.м.н. профессор кафедры госпитальной терапии Санкт-Петербургского Государственного медицинского университета, член Европейской ассоциации изучения печени, главный врач ПолиКлиники ЭКСПЕРТ (г. Санкт-Петербург) Сабир Мехтиев.
ОЖИРЕНИЕ ПЕЧЕНИ - У КАЖДОГО ТРЕТЬЕГО
- Печень - орган уникальный, трудолюбивый и очень терпеливый. Если сердце, например, при каких-то проблемах довольно быстро заявляет о себе болью за грудиной, одышкой, снижением переносимости физических нагрузок, то печень долго ведет себя как стойкий оловянный солдатик. Сколько может, несет свою службу и виду не подает, что ей тяжело, то есть никак не проявляет свои страдания.
С амое распространенное в мире заболевание печени - это жировой гепатоз. Болезнь проявляется тем, что печень увеличивается за счет того, что накапливает избыточное количество жира, но при этом пациента ничего не беспокоит. Поэтому убедить его в том, что проблема существует, довольно сложно. Хотя эта патология может привести к весьма серьезным и неожиданным, на первый взгляд, последствиям - сахарному диабету и даже инфаркту миокарда.
Впервые проблемы избыточного накопления жира в печени были описаны врачом J. Ludwig в 1980 году при изучении больных с диабетом и ожирением, не злоупотребляющих алкоголем, и получили название неалкогольный стеатогепатит (НАСГ). То есть на первом этапе заболевания развивается жировой гепатоз (когда печень просто накапливает жир), который со временем трансформируется в жировой неинфекционный гепатит. Популяционные (на несколько тысяч человек) исследования доказывают, что жировой гепатоз - одна из самых частых болезней современного человека. Среди взрослых американцев до 40% взрослого населения имеют ожирение печени, среди европейцев - не менее 25%.
В России недавно было проведено открытое выборочное исследование в 8 центрах в разных регионах. Состояние печени обследовали более чем у 30 тысяч человек, обратившихся в поликлинику с различными заболеваниями. В результате более чем у 8,5 тысяч обнаружилась жировая болезнь печени в форме жирового гепатоза, что составляет около 27% (то есть ожирение печени - примерно у каждого третьего в России). И в подавляющем большинстве эти люди даже не подозревали, что у них есть какие-то проблемы с печенью.
ОТ ФИБРОЗА ДО ИНФАРКТА
- Так откуда же берется жир в печени?
- В первую очередь виноват лишний вес, особенно абдоминальное ожирение, то есть жир, который скапливается на передней брюшной стенке (это выглядит как пивной животик). Абдоминальный жир вообще очень плохой, за счет того, что там откладываются бурые жировые клетки, которые вырабатывают гормоны, тормозящие обмен жира и сахаров. В отличие от клеток белой жировой ткани, это очень плотный жир, и бороться с ним непросто. Свою роль в отложении жира играют также алкоголь, углеводы и животные жиры.
- Как узнать о состоянии печени, если ничего не болит?
- Диагностика проста - ультразвуковая диагностика. Это исследование недорогое и информативное. В нашей клинике, например, мы можем определять, в какой доле печени жира больше, и, что еще важнее оценивать, количество функционирующей и нефункционирующей (фиброзной) ткани органа. При помощи ультразвуковой компрессионной эластографии печень можно оценить на предмет риска цирроза и спрогнозировать его развитие.
- Почему при ожирении печени развивается фиброз, и чем это так опасно?
- Когда в печеночной клетке накапливается жир, характеристики ее меняются, она перестает быть чувствительной к инсулину (то есть запускается механизм инсулинорезистентности). В норме глюкоза входит в клетку и питает ее, при том, что инсулин для нее открывает дверцу. А если клетка печени нечувствительна к инсулину, он в нее не входит. При этом клетка голодает и дает запрос на дополнительное выделение глюкозы. В ответ организм выделяет все больше и больше инсулина, и при достижении определенного уровня он прорывается и входит в клетку. Но при продолжающемся поступлении жира в организм в определенный момент эта компенсация заканчивается, и компенсаторная гиперинсулинемия (то есть избыток выработки инсулина) приводит к развитию диабета.
Механизм жирового гепатоза связан с накоплением в печени большого количества свободных жирных кислот. Когда они поступают в организм в избытке, именно этот жир накапливается и вызывает снижение чувствительности клеток печени к инсулину.
Особенно важно оценивать не только степень гепатоза, но и фиброз печени, как точку отсчета, на которой находится печень пациента. Если фиброз 0 или 1, мы можем быть спокойны если фиброз 2 стадии и возраст пациента до 45 лет, это расценивается как неблагоприятное течение заболевания. Если фиброз выше 2, то не за горами развитие цирроза печени.
Последние исследования показали, что печеночный фиброз оказывает сильное влияние на работу сердечно-сосудистой системы, особенно у больных сахарным диабетом. Сегодня пациенты с диабетом не погибают от высокого или низкого уровня сахара в крови, чаще всего они умирают от сердечно-сосудистых осложнений. При этом вклад печени в формирование этих осложнений составляет не менее 50% диабетических смертей. То есть печень с ожирением и фиброзом очень активно вмешивается в сердечные дела, значительно сокращая продолжительность жизни пациентов, которые могут даже не подозревать об этом.
- Что может помочь печеночным клеткам избавиться от лишнего?
- К сожалению, в области лечения жирового гепатоза лекарственных чудо-средств не существует. Ни одно лекарство не может выгнать жир из печени. Самые эффективные средства - это диета и физические нагрузки. Это проверено и подтверждается самыми достоверными двойными слепыми плацебоконтролируемыми рандомизированными исследованиями. По результатам этих исследований четко доказано, что работают только диета и нагрузки. Если хочешь уменьшить жир в печени на одну ступень, надо похудеть не менее чем на 10% от массы тела.
Как мы уже говорили чувствительность клеток к инсулину связана с накоплением избытка свободных жирных кислот. Организм располагает резервными механизмами по сжиганию свободных жировых кислот - это физическая активность на свежем воздухе. Так скандинавская ходьба, легкий бег, гребля на лодке или любая 45-минутная аэробная нагрузка снижает инсулинорезистентность в два раза на 48 часов. Потому надо заниматься физкультурой как минимум через день - три раза в неделю. И желательно на свежем воздухе, что в сочетании с малокалорийной диетой даст максимальный эффект по уменьшению жира в печени.
У печени три основных продуктовых врага - это:
- Продукты, содержащие животные жиры и свободные жирные кислоты . максимальное количество их содержится в жареном. Поэтому продукты жареные и приготовленные во фритюре не рекомендуется. Причем свободные жирные кислоты образуются еще до того, как образуется румяная корочка, а уже тогда, когда над кусочком мяса появляется дымок.
- Сладкое, рафинированные углеводы. Организм из простых углеводов быстро и с удовольствием делает жиры.
- Спиртное. Алкоголь в процессе обмена веществ в печени превращается в те же самые свободные жирные кислоты. То есть на начальном этапе алкоголь в печени тоже перерабатывается в жир - это аксиома.
Самые лучшие продукты для печени . то есть те, что помогают оттоку желчи и разжижают желчь: овсянка, греча, творог, кабачок, тыква, артишоки.
Еще важный момент: жир выходит из печени в комплексе с белками. Потому очень нужны белки в пище, чтобы из них синтезировались белки-переносчики, которые выведут жир из печени. Важно употреблять достаточное количество продуктов, богатых легко усваиваемыми белками (курицу без жирной кожицы, индейку, кролика, нежирные сорта рыбы). Диетологи считают, что средняя норма потребления белка - 60-80 граммов в день - по 20-25 граммов на прием пищи, больше за один раз не усваивается. Человеку нужно примерно один грамм белка на килограмм веса в день. Между приемами пищи должен быть интервал примерно четыре часа.
ВЕСЬ ФОКУС - В ДОЗЕ АЛКОГОЛЯ
- А в каких на самом деле отношениях печень находится с алкоголем?
- Весь фокус в дозе. В России в 99% причина жирового гепатоза смешанная - это и вес, и питание, и алкоголь. Есть принятая во всем мире и рекомендованная ВОЗ (Всемирной организацией здравоохранения) формула расчета безопасной дозы алкоголя. За единицу принят один дринк, который равен либо 30 мл крепкого алкоголя, либо 100 граммам сухого (7-11%) натурального вина, либо 250 граммов некрепкого (не более 5 %) пива. Для мужчин-европеоидов относительно безопасной дозой в неделю считается менее 21 дринка, а для женщин - менее 14 дринков.
Но это не значит, что можно без последствий пить каждый день. Даже абсолютно здоровому человеку необходимо два дня перерыва - отдыха в неделю. Это при условии, что в остальные дни вы тоже не перебираете. То есть здоровому человеку без вреда для печени можно выпивать не чаще 5 дней в неделю - и не больше 13 дринков для женщины и 20 - для мужчины. И обратите внимание, что дринк - это не принятые у нас в стране 50 грамм, а всего 30 граммов крепкого алкоголя.
КРАСНОЕ ВИНО ПОЛЕЗНЕЙ ДЛЯ СЕРДЦА, БЕЛОЕ - БЕЗОПАСНЕЙ ДЛЯ ПЕЧЕНИ
- Есть очень интересное исследование доктора Бейкера, который вместе с коллегами наблюдал за тем, что и как пьют жители Копенгагена и его окрестностей на протяжении почти 40 лет. Самым безопасным напитком по его данным оказалось натуральное сухое вино. Есть профессиональные наблюдения, что красное вино в допустимой дозе полезней для сердца, тогда как белое безопасней для печени. Но речь, разумеется, не о порошковом, а о качественном натуральном продукте. Согласно данным Бейкера, риск цирроза печени при употреблении полной и более дозы в виде крепких напитков в неделю на протяжении 5 лет достигал 50%. А при употреблении менее, чем 21 дринка сухого вина в неделю риск цирроза снижался до 10-13%. Смешивание алкоголя, алкогольные коктейли повышали риск цирроза печени до 60%, а крепкий алкоголь в сочетании с пивом - до 70-75%.
Имеет смысл хотя бы раз в год давать организму передышку и хотя бы месяц не употреблять алкоголь, не есть жирного, жареного и сладкого, и что самое главное - проверять свою печень. Достаточно просто сделать УЗИ у профессионалов и оценить количество жира в печени и стадию фиброза в ней.
Своевременное выявление и лечение жирового гепатоза может спасти от сахарного диабета и сердечно-сосудистых катастроф в ближайшем будущем.
Источники:
, , ,
Следующие больницы:
23 ноября 2024 года
Комментариев пока нет!

 Клиника професора николая сергиенко киев
Клиника професора николая сергиенко киев  На чем доехать от московского вокзала до клиники эксимер
На чем доехать от московского вокзала до клиники эксимер  Ведущие специалисты института онкологии им герцена
Ведущие специалисты института онкологии им герцена  Глазная клиника энергомаш белгород
Глазная клиника энергомаш белгород  Заведущий хирургии головы шеи в брянском онкологическом диспансере
Заведущий хирургии головы шеи в брянском онкологическом диспансере  Высокие технологии махачкала на венгерских бойцов
Высокие технологии махачкала на венгерских бойцов  Больница анненки кабинет мрт
Больница анненки кабинет мрт  Детский шпиталь в боровлянах
Детский шпиталь в боровлянах