Лечение опухоли на печени в радиологическом центре г гомеля
Первичный рак печени . или гепатоцеллюлярная карцинома (ГЦК) занимает шестое место по степени распространенности в мире среди онкологических заболеваний.
Гепатоцеллюлярная карцинома является самой частой формой рака печени (примерно 90%) первичных злокачественных опухолей печени у взрослых. Другие виды первичного рака печени включают в себя холангиокарциному, исходящую из эпителиальных клеток желчных протоков, гипобластому у детей и ангиосаркому.
Вторичный рак печени (метастазы в печень) – распространение раковых клеток из первичной опухоли, локализованной в другом органе. Встречается в 20-50 раз чаще, чем первичный рак печени. Наиболее частой первичной локализацией рака при метастатическом раке печени является желудок, толстая кишка, легкие и почки.
Факторы риска развития рака печени
Диагностика опухолей печени
Обстоятельства выявления рака печени могут быть абсолютно разными. Рак печени может развиваться на протяжении длительного периода времени и быть выявлен в результате обследования на иное гастроэнтерологическое заболевание (цирроз, хронический гепатит).
Рак может вызвать неспецифические симптомы заболевания печени, такие, как боль в животе, жар, тошнота, рвота, диарея, потеря веса, усталость и т.д.
Рак печени может также быть обнаружен в результате проявления таких осложнений, как желудочно-кишечное кровотечение, желтуха (пожелтение кожи), асцит (накопление жидкости в брюшной полости) или энцефалопатия. Кроме того, первичный рак печени может быть обнаружен после изучения истории болезни пациента и его родственников, а также после физического осмотра пациента.
Для подтверждения диагноза необходимо исследование уровня альфа-фетопротеина (АФП) в сыворотке крови (повышен у 60-90% пациентов).
Для визуализации опухоли применяется ультразвуковое исследование (УЗИ) печени с биопсией, компьютерная томография (КТ) . магнитно-резонансная томография (МРТ) .
Лечение рака печени
Лечение рака печени зависит от стадии заболевания, функциональных резервов печени и общего состояния пациента. Несмотря на то, что хирургическое вмешательство является стандартом лечения как первичного, так и вторичного рака печени, в 90-95% случаев пациенты неоперабельны из-за недостаточной функции печени или общего состояния здоровья пациента.
Кроме того, радиочувствительность неопухолевой ткани печени также ограничивает возможность облучения зоны поражения при помощи обычных методов лучевой терапии.
В исторической практике лучевая терапия редко применялась для лечения рака печени из-за высокого риска радиационно-индуцированных осложнений, вызывающих летальный исход. Кроме того, частичное облучение усложняется из-за движений, связанных с дыханием пациента, примерный диапазон которых составляет 2 см.
Конформная 3D и стереотаксическая лучевая терапия с использованием оборудования компании ELEKTA позволяет точно доставить необходимую дозу облучения непосредственно к опухоли при этом, не воздействуя на здоровые участки ткани печени, является более эффективной и точной, чем обычная лучевая терапия, и менее инвазивной, чем хирургическая операция.
Ответ на лечение наблюдается в 60-90% случаев. При вторичном раке печени в течение 12 месяцев в 75-90% случаев удается замедлить рост и уменьшить размер опухоли, если это 1-6 небольших опухолей, при этом функция печени не нарушается.
Мы можем обеспечить благоприятный терапевтический эффект без ухудшения качества Вашей жизни.
РАДИОЛОГИЯ В ЛЕЧЕНИИ РАКА
Радиология - раздел медицины, изучающий применение ионизирующих излучений для диагностики (радиодиагностика) и лечения (радиотерапия) различных заболеваний, а также заболевания и патологические состояния, возникающие при воздействии ионизирующих излучений на организм человека.
Существует два основных направления в радиологии:
Радиодиагностика включает в себя такие разделы, как:
Рентгенодиагностика (рентгеноскопия, рентгенография, флюорография, компьютерная томография и т.д.)
В радиотерапии выделяют три основных составляющих:
Нейтрон-захватная терапия (использование реакции между радиочувствительными нейтронами и медикаментами),
Рентгенотерапия (лучевая терапия),
Брахитерапия (метод радиотерапии, при котором источник ионизирующего излучения вводится внутрь пораженного органа)
Терапевтическая или лечебная радиология - занимается лечением различных заболеваний путем направленного воздействия, ионизирующего излучения на пораженные участки.
Современные радиологические технологии становятся столь эффективными, что по эффекту воздействия на опухоли сравнимы с хирургическим удалением. Поэтому все чаще для радиологического лечения используется термин - радиохирургия.
Благодаря возможностям современной радиологии появилась возможность оперативного лечения онкологических заболеваний.
Радиохирургия в основном для лечения злокачественных опухолей.
Опухоли состоят из клеток, которые обладают патологически высокой скоростью деления. Радиохирургия прицельно действует на такие быстро делящиеся клетки.
Под воздействием различных видов направленного излучения (гамма, бета, рентгеновского, нейтронного) онкологические клетки погибают, в результате чего развитие опухоли притормаживается или останавливается, в некоторых случаях опухоль может исчезнуть полностью.
Более 50% пациентов, страдающих злокачественными опухолями, на каком-либо этапе своего лечения проходят радиохирургию.
Кроме онкологии радиотерапевтическими способами лечатся заболевания суставов, сосудов, и многие другие болезни.
Радиологическое лечение считается методом местного лечения.
Это означает, что оно воздействует на тот или иной орган или ограниченный участок тела. В этом состоит основное отличие радиохирургии от методов системного лечения, например, химиотерапии, когда химиопрепарат попадает ко всем клеткам и тканям организма.
Выделяют два основных способа проведения радиохирургии.

При наружной лучевой терапии пучок излучения попадает в тело пациента извне.
При внутренней лучевой терапии, которая также носит название брахитерапия или имплантация радиоактивных капсул, источник излучения хирургическим способом размещается в теле пациента, рядом с опухолью.
К другим названиям наружной радиохирургии относится: лечение с помощью кобальтовой пушки, протонная терапия или радиотерапия с модулированной интенсивностью (РТМИ).
Подобное лечение проводится с помощью устройства под названием линейный ускоритель.
Если радиотерапевтические методы нацелены на излечение, необходимы довольно высокие дозы излучения, поэтому может соответственно увеличиться тяжесть побочных эффектов. Общий курс радиотерапии бывает длительным - от трех до шести недель.
Если цель лечения - ослабить симптомы, курс радиотерапии скорее всего будет намного короче и может состоять всего лишь из одного или нескольких сеансов.
Радиотерапия проводится только в онкологических центрах, поскольку требует специализированного оборудования и высокопрофессиональных специалистов.
Современные методики лечения стали в высшей степени сложными и позволяют самым точным образом направлять радиоактивные лучи на опухоль, при этом по возможности не повреждая окружающие ткани. Радиотерапия может иногда вызывать долгосрочные побочные эффекты, они обычно поддаются лечению, большинство таких эффектов исчезают, как только завершается курс терапии.
Радиотерапия является одним из ключевых подходов к лечению рака.
+7 495 66 44 315 - где и как вылечить рак
Лечение рака молочной железы в Израиле
Сегодня в Израиле рак молочной железы поддается полному излечению. По данным израильского министерства здравоохранения, в настоящее время в Израиле достигнута 95% выживаемость при данном заболевании. Это - самый высокий показатель в мире. Для сравнения: по данным Национального Канцер Регистра заболеваемость в России в 2000г по сравнению с 1980г увеличилась на 72%, а выживаемость составляет 50%.
Лечение рака простаты в Германии
На сегодняшний день стандартом лечения клинически локализованного рака предстательной железы (т.е. ограниченного на простате), а значит излечимого, считается либо различные оперативные методы, либо лучевые терапевтические методы (брахитерапия). Стоимость диагностики и лечения рака предстательной железы в Германии составит от 15.000 &euro до 17.000 &euro
Лечение меланомы в Израиле методом Моса
Данный вид оперативного лечения был разработан американским хирургом Фредериком Мосом и успешно применяется в Израиле на протяжении последних 20 лет. Определение и критерии операции по методу Моса разработаны Американским колледжем операции Моса (ACMS) совместно с Американской академией дерматологии (AAD).
Нано-Нож (Nano-Knife) - новейшая технология радикального лечения рака поджелудочной железы, печени, почек, легких, простаты, метастазов и рецидивов рака. Нано-Нож убивает опухоль мягких тканей электрическим током, сводя к минимуму риск повреждения близлежащих органов или кровеносных сосудов.
Технология Кибер-Нож была разработана группой врачей, физиков и инженеров Стендфордского Университета. Эта методика была одобрена FDA лечения внутричерепных опухолей в августе 1999 года, и для опухолей в остальных областях тела в августе 2001 года. На начало 2011г. действовали около 250 установок. Система активно распространяется по всему миру.
ПРОТОННАЯ ТЕРАПИЯ - радиохирургия протонного пучка или тяжело заряженных частиц. Свободно двигающиеся протоны извлекают из атомов водорода. Для этого служит специальный аппарат, который отделяет отрицательно заряженные электроны. Оставшиеся положительно заряженные частицы и есть протоны. В ускорителе частиц (циклотроне) протоны в сильном электромагнитном поле разгоняются по спиральной траектории до огромной скорости, равной 60% скорости света - 180 000км/сек.
Злокачественное поражение печени может быть первичным, то есть исходящим из клеток печеночных структур, и вторичным - разрастание в печени вторичных метастатических опухолевых узлов из раковых клеток, занесенных в печень из других внутренних органов. Метастатические опухоли печени регистрируют в 20 раз чаще, чем первичные, поскольку, через печень, как через фильтр, проходит кровь, идущая от внутренних органов.
Первичный рак печени - относительно редкое заболевание, составляющее, по разным данным, от 0,2 до 3% всех случаев рака. Среди больных преобладают лица мужского пола в возрасте от 50 до 65 лет. Существует несколько форм рака печени, различных по происхождению.
гепатоцеллюлярную карциному (гепатому, печеночно-клеточный рак, происходящий, как и видно из названия, из клеток паренхимы печени)
холангиокарциному (опухоль из клеток эпителия желчных протоков, составляющую 5-30% всех первичных злокачественных опухолей печени)
ангиосаркому печени (злокачественную гемангиоэндотелиому печени - одну из самых злокачественных опухолей печени, произрастающую из эндотелия сосудов)
гепатобластому (злокачественную опухоль печени детского возраста).
Причины опухоли (рака) печени
1. Развитию рака печени способствует хронический вирусный гепатит (гепатит В, гепатит С). Риск возникновения печеночно-клеточного рака у носителей вируса возрастает в 200 раз.
2. Цирроз печени.
3. Гемохроматоз (избыточное содержание в организме железа).
4. Паразитарные болезни (описторхоз, шистосомтоз и другие).
6. Хронический алкоголизм.
7. Воздействие канцерогенов (полихлорированные дифенилы, хлорированные углеводородные растворители, например, тетрахлористый углерод, нитрозамины, органические хлорсодержащие пестициды, афлатоксины, содержащиеся в пищевых продуктах).
Клиническая картина опухоли (рака) печени
В начальных стадиях рака наблюдаются общее недомогание, различные диспепсические расстройства (потеря аппетита, тошнота, иногда рвота), ощущение тяжести в правом подреберье, тупые ноющие боли, повышение температуры. Появляются общая слабость, похудание, анемия (малокровие).
С развитием заболевания может выявляться увеличение печени, печень может выступать из-под реберной дуги, может приобретать деревянистую плотность, бугристость. При прощупывании области печени может обнаруживаться опухолевидное образование. Постепенно нарастает желтуха.
Первоначально, предположение о поражении печени возникает на основании жалоб и внешнего вида больного.
УЗИ (ультразвуковое исследование) имеет большое значение в диагностике опухолевого поражения печени по причине широкой доступности и достаточной точности. При помощи УЗИ можно выявить узловые образования в печени, по специальным характеристикам дифференцировать их доброкачественный и злокачественный характер.
КТ (рентгеновская компьютерная томография), МРТ (магнитно-резонансная томография, ядерно-магнитная резонансная томография) применяются для диагностики рака печени, если диагноз не удается поставить более простыми методами или для уточнения распространенности процесса.
Дополнительные данные можно получить при радиоизотопном сканировании печени.
Определение показателей крови, косвенно свидетельствующих в пользу поражения печени.
биохимический анализ крови, в котором может выявляться повышение уровня билирубина, снижение уровня белка, повышение содержания печеночных ферментов
анализ крови на онкомаркеры (показатели, повышение уровня которых в крови говорит о наличии в организме той или иной опухоли).
Следует помнить, что выявление любого, даже злокачественного заболевания на ранней стадии улучшает прогноз предстоящего лечения.
Основной метод лечения рака печени - хирургический.
В случае печеночно-клеточного рака удаляется сегмент печени с опухолью или доля печени (гемигепатэктомия).
При холангиокарциноме в некоторых случаях возможно удаление протока с опухолью с последующим наложением анастомоза (соустья).
При единичных узлах возможна их абляция (радиочастотная абляция, химиоабляция, криоабляция) - метод лечения, когда в узел печени вводится специальная игла и под воздействием различных механизмов узел разрушается.
Выполняется также внутрисосудистая химиотерапия, при этом через кровеносный сосуд к опухолевому узлу подводится тонкий катетер, в который вводится химиопрепарат, таким образом действие непосредственно на опухоль более интенсивное, а отрицательное влияние химиопрепарата на организм меньше.
Выбор метода лечения зависит от типа опухоли, состояния организма и других параметров, определить которые возможно только при тщательном обследовании больного.
Для первичных опухолей печени характерен местный инвазивный рост, особенно часто опухоль прорастает в диафрагму. Отдалённые метастазы чаще всего обнаруживают в лёгких (до 45% случаев).
Течение рака печени зависит от типа опухоли, но как правило бурное и без лечения через несколько месяцев приводит к смерти больного. При операбельных опухолях средняя продолжительность жизни пациентов после операции составляет 3 года. 5-летняя выживаемость - около 20%.
Поскольку развитию рака печени способствует хронический вирусный гепатит В и вирусоносительство, некоторые паразитарные болезни, канцерогенное воздействие на печень промышленных ядов, в основе первичной профилактики лежит профилактика этих болезней и охрана окружающей среды. Вторичная профилактика заключается в раннем выявлении и своевременном лечении хронических заболеваний печени.
Особое значение имеет борьба с алкоголизмом, поскольку цирроз печени (особенно крупноузловая форма) обнаруживают примерно у 60-90% больных с гепатомой.
Здравствуйте Дмитрий Андреевич. Хочу задать вам один вопрос. Мне 12 апреля 2012г сделали операцию, удалили правый надпочечник с объёмным. Карина, Харьков Отвечает врач Мирошниченко Евгений Юрьевич у моего пятилетнего сына обнаружили опухоль под мышкой размерами с горошину. 10 дней назад у этой опухоли были меньшие размеры. врач пояснил. Владимир, Харьков Отвечает врач Шевченко Елена Станиславовна У моей знакомой,выявили опухоль груди.Несколько месяцев назад у неё случился инфаркт,может что именно это и стало причиной опухоли?А еще у неё. Алена, Херсон Отвечает врач Темников Роман Александрович Все консультации направления задайте вопрос
Кибер Клиника Спиженко Диагностика и лечение рака. Центр Кибер Нож, радиохирургия, лучевая терапия, КТ и МРТ исследования
Клиника ilaya Урология, репродуктивное здоровье
Нац.мед.академия им. П.Л. Шупика Кафедра радиологии, кафедра нейрохирургии
Клиника EURODERM Универсальная дерматологическая клиника
Диагностический центр CSD Health сare Патоморфологическая и цитологическая диагностика
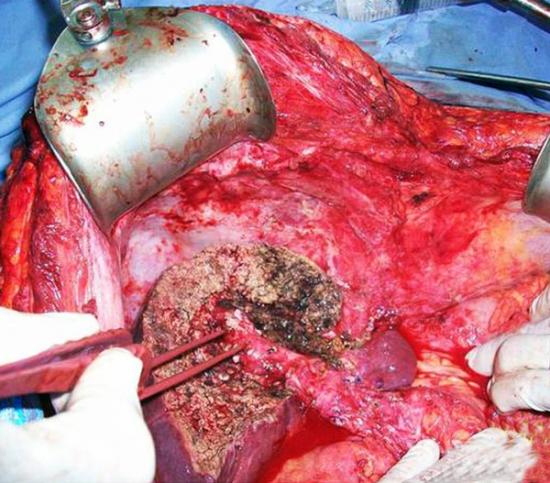 Печеночноклеточный рак - одна из самых распространенных злокачественных опухолей. В США и в Западной Европе печеночноклеточный рак встречается значительно реже и, по данным аутопсий, составляет от 1 до 2% всех злокачественных новообразований. Мужчины болеют в 4 раза чаще, причем опухоль обычно развивается на фоне цирроза печени. Пик заболеваемости приходится на 40-60 лет.
Печеночноклеточный рак - одна из самых распространенных злокачественных опухолей. В США и в Западной Европе печеночноклеточный рак встречается значительно реже и, по данным аутопсий, составляет от 1 до 2% всех злокачественных новообразований. Мужчины болеют в 4 раза чаще, причем опухоль обычно развивается на фоне цирроза печени. Пик заболеваемости приходится на 40-60 лет.
Опухоль в 60-90% случаев развивается на фоне крупноузлового цирроза печени общий риск ее для больных циррозом печени составляет 3% в год.
Этиологическая роль вируса гепатита В доказана весьма убедительно. Эпидемиологические исследования показали, что в ряде азиатских стран заболеваемость печеночноклеточным раком среди инфицированных вирусом гепатита В в 100 раз выше, чем среди неинфицированных. В Китае, например, у больных хроническим гепатитом В риск печеночноклеточного рака на протяжении жизни достигает 40%.
Вирус гепатита В встраивается в геном гепатоцитов. его обнаруживают как в опухолевых, так и в соседних с опухолью нормальных клетках. Вирус изменяет экспрессию клеточных генов за счет инсерционного мутагенеза, перестройки хромосом и активации транскрипции (белки, обладающие способностью активировать транскрипцию, кодируются геном Х и геном пре-S2). Поврежденные и регенерирующие гепатоциты, по-видимому, являются наиболее уязвимыми мишенями.
После открытия вируса гепатита С накопилось много данных, свидетельствующих о его роли в развитии печеночноклеточного рака. Так, в Европе и в Японии среди заболевших печеночноклеточным раком преобладают страдающие гепатитом С, а не гепатитом В.
У некоторых больных обнаруживают оба вируса, однако никаких особенностей в течении печеночноклеточного рака у них не отмечается. Единственное различие между больными печеночноклеточным раком, возникающим на фоне гепатитов В и С, - возраст начала заболевания. Так, в Азии заражение гепатитом В происходит в перинатальном периоде, в то время как гепатитом С заражаются преимущественно взрослые при переливании крови. Соответственно, и печеночноклеточный рак у больных гепатитом В развивается в среднем на 10-20 лет раньше, чем у больных гепатитом С.
Ретроспективные исследования показывают, что печеночноклеточный рак развивается в среднем через 30 лет после заражения гепатитом С и почти исключительно на фоне цирроза печени.
Любое хроническое воздействие, вызывающее повреждение и регенерацию гепатоцитов, способствует изменениям их генома. Хронические заболевания печени, независимо от их природы (алкогольное поражение печени, недостаточность альфа1-антитрипсина, гемохроматоз, тирозинемия типа I), являются фактором риска печеночноклеточного рака.
Преобладание мужчин среди больных печеночноклеточным раком наводит на мысль о роли гормонов в его патогенезе. Заболевание может возникнуть при длительном лечении анаболическими стероидами, под действием диоксида тория и винилхлорида, а также, по-видимому, при приеме пероральных контрацептивов, содержащих эстрогены.
Клинические проявления
Распознать опухоль на ранних стадиях удается не всегда, так как она часто развивается на фоне цирроза печени и симптомы опухоли принимают за признаки прогрессирования цирроза. Чаще всего опухоль дает о себе знать болью в животе и пальпируемым объемным образованием в правом подреберье. Иногда над печенью выслушиваются шум трения брюшины и сосудистый шум. В 20% случаев наблюдается геморрагический асцит. Желтуха отмечается редко, лишь при глубоких нарушениях функции печени и при сдавлении желчных протоков. В сыворотке обычно повышаются активность ЩФ и уровни альфа-фетопротеина и дес-гамма-карбоксипротромбина. У небольшой части больных развиваются паранеопластические синдромы: эритроцитоз вследствие продукции опухолью эритропоэтина, гиперкальциемия вследствие продукции ПТГ-подобного пептида, гиперхолестеринемия, гипогликемия, порфирия, дисфибриногенемия, криофибриногенемия.
Диагностика
Для диагностики опухолей печени применяют УЗИ, КТ, МРТ, селективную ангиографию и сцинтиграфию с 99mТс. УЗИ часто проводят больным из группы риска с этого метода следует начинать обследование при подозрении на печеночноклеточный рак. Это сравнительно недорогой и достаточно чувствительный метод исследования, с помощью которого можно выявить большинство опухолей, превышающих 3 см. Наряду с УЗИ все чаще применяют МРТ. У 70-80% больных уровень альфа-фетопротеина в сыворотке превышает 500 мг/л. Более низкие уровни находят при раке желудка и раке толстой кишки с крупными метастазами в печень, иногда - при остром и хроническом гепатите.
Стойкое повышение уровня альфа-фетопротеина (от 500 до 1000 мг/л) у взрослого человека, страдающего заболеванием печени и не имеющего опухоли ЖКТ, с высокой вероятностью указывает на печеночноклеточный рак. Рост уровня альфа-фетопротеина означает рост опухоли или ее рецидив после резекции печени, химиотерапии, химиоэмболизации.
Чрескожная биопсия печени - ценный диагностический метод, если ее осуществляют под контролем УЗИ или КТ. Проводить ее надо осторожно, поскольку опухоль обычно богато васкуляризована. При цитологическом исследовании асцитической жидкости опухолевые клетки, как правило, выявить не удается. Иногда для биопсии печени прибегают к лапароскопии или минилапаротомии. Такой подход позволяет заодно выявить больных с локализованной опухолью, которым можно выполнить резекцию печени.
Лечение
Для печеночноклеточного рака характерно быстро прогрессирующее течение. Без лечения большинство больных умирают через 3-6 мес. после постановки диагноза. При раннем выявлении опухоли (путем регулярного определения уровня альфа-фетопротеина и УЗИ) продолжительность жизни больных можно увеличить до 1-2 лет, а некоторым выполнить резекцию печени.
Единственный шанс на излечение дает резекция печени, однако из-за цирроза печени, поражения обеих долей и отдаленных метастазов (в головной мозг, кости, надпочечники) она возможна лишь у немногих больных. Пятилетняя выживаемость после резекции печени низкая.
Для больных из группы риска, в частности для носителей HBsAg и больных циррозом печени (в том числе обусловленным хроническим гепатитом С), разработаны программы массовых обследований с целью раннего выявления печеночноклеточного рака.
Так как на ранних стадиях заболевания у 20-30% больных уровень альфа-фетопротеина в сыворотке не повышен, то наряду с его определением при массовых обследованиях проводят также УЗИ.
По данным исследования, проведенного на Дальнем Востоке, пятилетняя выживаемость больных - носителей HBsAg после резекции печени на доклинической стадии печеночноклеточного рака составила 70%, а десятилетняя - 50%. Однако у этих больных изменения в печени были минимальными или вовсе отсутствовали, а опухоли были одиночными или инкапсулированными.
Эти результаты не соответствуют данным, полученным при исследовании большой группы больных циррозом печени, проведенном в Италии. Значительная часть больных страдала хроническим гепатитом В или гепатитом С обследование проводили каждые 3-12 мес. печеночноклеточный рак выявляли ежегодно у 3%. Тем не менее у большинства больных опухоль была неоперабельной.
Применение трансплантации печени в качестве метода лечения ограничено в связи с высокой частотой рецидивов опухоли.
Из других методов перспективны:
Ведущая роль отводится профилактике. Вакцинация против гепатита В позволяет предупредить и саму инфекцию, и ее последствия.
Лечение интерфероном альфа снижает риск печеночноклеточного рака у больных хроническим активным гепатитом С.
Получить бесплатную консультацию специалиста по лечению данного заболевания Вы можете заполнив анкету
Клиники, лечащие Рак печени:
Источники:
, , ,
Следующие больницы:
23 ноября 2024 года
Комментариев пока нет!

 Клиника для лечения катаракты в волгограде
Клиника для лечения катаракты в волгограде  Проехать к клинике федорова в туле
Проехать к клинике федорова в туле  Онкологический центр в краснодаре на димитрова отзывы
Онкологический центр в краснодаре на димитрова отзывы  Детский офтальмолог в краматорске
Детский офтальмолог в краматорске  Медицинский центр боровляны
Медицинский центр боровляны  Реанимация 1онкодиспансер минск
Реанимация 1онкодиспансер минск  Клініки в Полтаві операція глаукоми
Клініки в Полтаві операція глаукоми